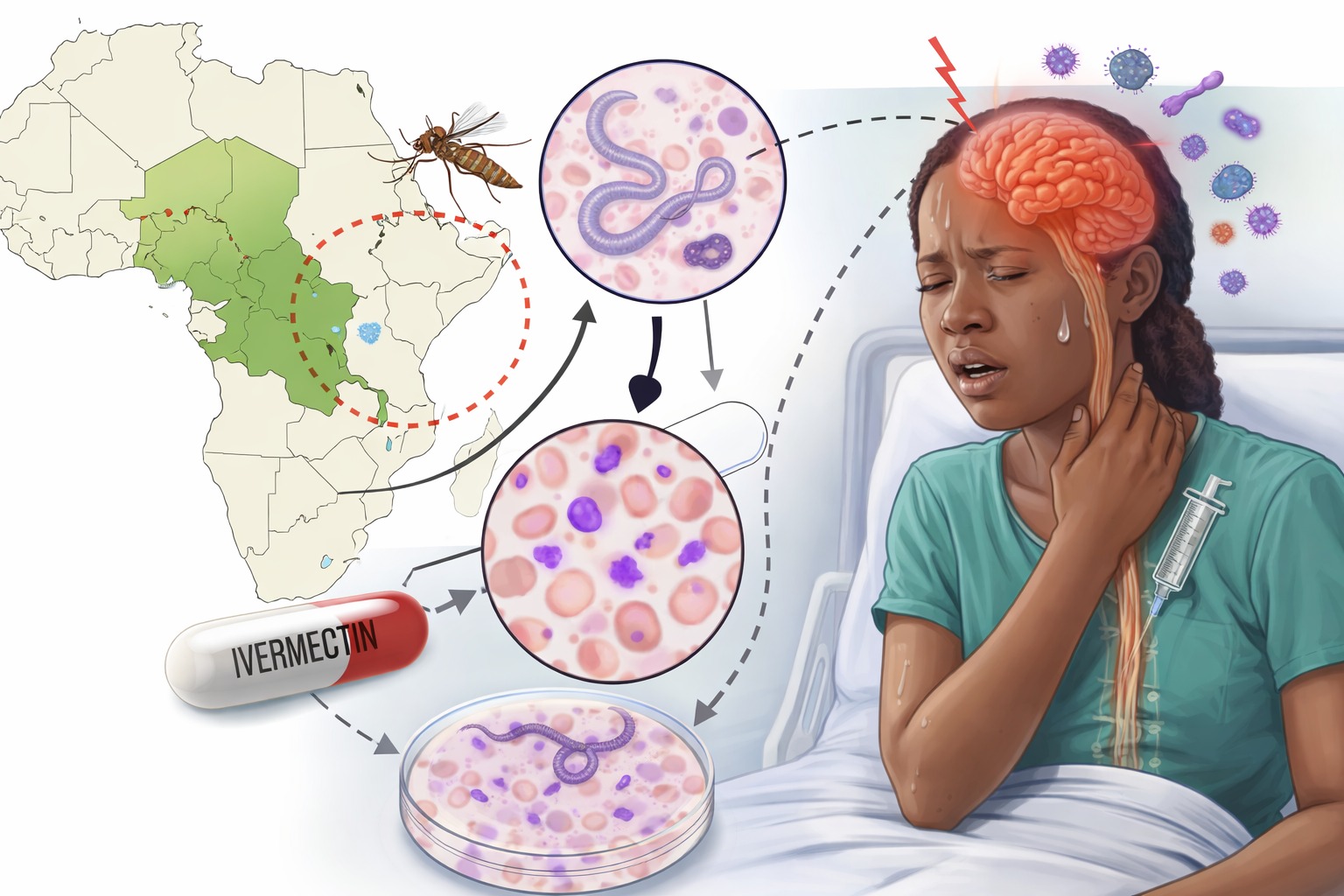
Dans les zones tropicales d’Afrique centrale, où les maladies parasitaires s’entrecroisent, un traitement peut parfois en cacher un autre… ou en déclencher un. Une récente publication scientifique co-signée par des chercheurs congolais de l’Université Catholique du Graben (UCG) met en lumière un enjeu encore insuffisamment documenté : le risque d’encéphalopathie associé à l’administration de l’ivermectine chez des patients infectés par Loa loa, surtout en contexte de co-infection avec le paludisme.
Publiée dans la revue internationale IDCases, cette étude intitulée “Probable Loa loa-associated encephalopathy following ivermectin administration in a patient with malaria infection” documente un cas clinique survenu dans l’Est de la République Démocratique du Congo. Elle est portée notamment par le Professeur Charles Malisaba Posite et le Dr Gabriel Kambale Bunduki, respectivement premier et dernier co-auteurs, tous deux de la Faculté de Médecine de l’UCG.
Une interaction médicamenteuse à haut risque dans les zones co-endémiques
L’ivermectine est un pilier des programmes de santé publique en Afrique, largement utilisée dans la lutte contre l’onchocercose (cécité des rivières) et la filariose lymphatique. Chaque année, des centaines de millions de traitements sont administrés dans les zones endémiques.
Mais dans les régions où la loase (infection par Loa loa) est également présente — comme en RDC — ce médicament peut provoquer, dans certains cas, des effets secondaires graves. L’étude congolaise apporte une illustration concrète de ce risque.
Le cas rapporté concerne une femme de 37 ans, originaire de la province de l’Ituri, admise dans un état de conscience altéré après plusieurs jours de symptômes digestifs et infectieux. Les examens ont révélé une double infection : présence de parasites du paludisme (Plasmodium) et de microfilaires de Loa loa dans le sang.
Après l’administration d’une dose d’ivermectine, son état neurologique s’est rapidement détérioré en moins de 24 heures : rigidité de la nuque, signes méningés, aggravation de la confusion. L’analyse du liquide céphalorachidien a confirmé la présence de microfilaires, établissant un diagnostic probable d’encéphalopathie liée à la loase après ivermectine.
Comprendre le mécanisme : quand le traitement devient déclencheur
L’apport scientifique majeur de cette étude réside dans l’explication physiopathologique du phénomène. L’ivermectine agit en tuant rapidement les microfilaires circulantes. Mais chez les patients fortement infectés par Loa loa, cette destruction massive peut déclencher une réaction inflammatoire intense.
Les microfilaires mortes ou en cours de destruction peuvent obstruer les microvaisseaux, y compris au niveau cérébral, provoquant des lésions neurologiques graves : troubles de conscience, convulsions, voire coma.
Plus encore, l’étude évoque une hypothèse encore peu explorée : le rôle du paludisme dans l’aggravation de ces complications. En perturbant la barrière hémato-encéphalique, l’infection palustre pourrait faciliter l’entrée de substances ou de parasites dans le cerveau, amplifiant ainsi les effets neurotoxiques.
Un enjeu majeur pour les politiques de santé publique
Cette recherche met en évidence un dilemme central pour les programmes de lutte contre les maladies tropicales négligées. Comment administrer massivement un traitement efficace comme l’ivermectine, tout en évitant des complications graves chez une partie de la population ?
Dans les zones co-endémiques comme la RDC, les auteurs insistent sur la nécessité de repenser certaines stratégies :
- évaluer la charge parasitaire en Loa loa avant traitement, lorsque cela est possible ;
- développer des outils diagnostiques rapides et accessibles ;
- adopter des approches différenciées, comme les stratégies “Test and Not Treat” (tester avant de traiter) ;
- renforcer les systèmes de pharmacovigilance pour détecter précocement les effets indésirables.
Ces recommandations ne sont pas théoriques. Elles répondent à une réalité de terrain où les campagnes de traitement de masse peuvent exposer certains patients à des risques mal anticipés.
Une recherche ancrée dans les réalités africaines
Ce qui fait la force de cette publication, c’est son ancrage local. Le cas a été observé et pris en charge au Centre Hospitalier Évangélique de Beni, dans une région où les conditions sanitaires, les co-infections et les contraintes diagnostiques reflètent celles de nombreuses zones d’Afrique centrale.
En documentant rigoureusement ce cas, les chercheurs de l’UCG contribuent à combler un déficit critique de données cliniques issues du terrain africain. Ils participent ainsi à une meilleure compréhension des risques liés aux interventions de santé publique dans des contextes complexes.
Science locale, impact global
Au-delà du cas clinique, cette étude envoie un message fort : la recherche produite en Afrique, sur des problématiques africaines, est essentielle pour améliorer les politiques de santé à l’échelle globale.
Elle souligne aussi l’importance d’investir dans les capacités locales — laboratoires, formation, surveillance — pour anticiper et gérer les risques liés aux maladies tropicales.
Dans un contexte où les maladies négligées continuent de peser lourdement sur les populations, ce type de recherche offre une voie vers des interventions plus sûres, plus ciblées et mieux adaptées.
En mettant en lumière les limites d’un traitement pourtant largement utilisé, les chercheurs de l’UCG rappellent une évidence scientifique : en santé publique, l’efficacité ne suffit pas — la sécurité contextuelle est tout aussi essentielle.